Sinds februari 2020 zijn Bente van der Meijden (tropenarts) en haar partner Lennart Blom (arts) aan het werk in Mangochi Hospital in Malawi. Een half jaar later zijn Arne Beguin (tropenarts) en zijn partner Dorothee van Breevoort (Public Health Expert) hen gaan versterken. Wij zijn Stichting Dioraphte heel dankbaar als funding partner voor deze missies.
Hieronder vertellen de artsen over hun ervaringen:
Bente en Lennart
“De laatste maanden zijn snel voorbijgegaan maar er is veel gebeurd. Cycloon Freddy heeft Malawi hard geraakt. Met name in het zuiden van Malawi maar ook in Mangochi zijn mensen overleden, gewond geraakt en is er veel schade aan huizen en wegen. 11.000 mensen zijn op dit moment dakloos in Mangochi en leven in schoolgebouwen of in kampen. We zitten aan het einde van het regenseizoen en de maisoogst, waar veel van onze patiënten van afhankelijk zijn voor hun voedsel voor het komende jaar, heeft hopelijk niet al te veel onder het noodweer geleden.
Er is ook goed nieuws want we hebben te horen gekregen dat onze uitzendingen met twee jaar verlengd worden! Dit betekent dat wij dus nog in Mangochi kunnen blijven wonen en verder kunnen werken aan het verbeteren van de zorg door opleiding en kwaliteitsverbeteringsprojecten. Hier zijn we Tweega Medica en Stichting Dioraphte erg dankbaar voor!
Bente heeft gezorgd dat haar Cerebrale Parese project van start heeft kunnen gaan en de eerste klinieken met fysiotherapie, medische zorg en voedingsondersteuning op locatie zijn succesvol geweest. Dit project wordt gesteund door Wilde Ganzen.
Er was een grote opkomst aan patiënten en iedereen was erg tevreden over de eerste stappen. Dit geeft veel vertrouwen voor het verder ontwikkelen van deze zorg en het werken aan de lange-termijn-zorg voor deze kinderen. Om het effect van deze klinieken te kunnen meten is Bente ook begonnen met het onderzoek om de kwaliteit van leven van deze kinderen en hun ouders/verzorgers in kaart te brengen. Dit is belangrijk om aan te kunnen tonen dat deze aanpak succesvol is en het impact heeft op het leven van deze patiëntengroep.

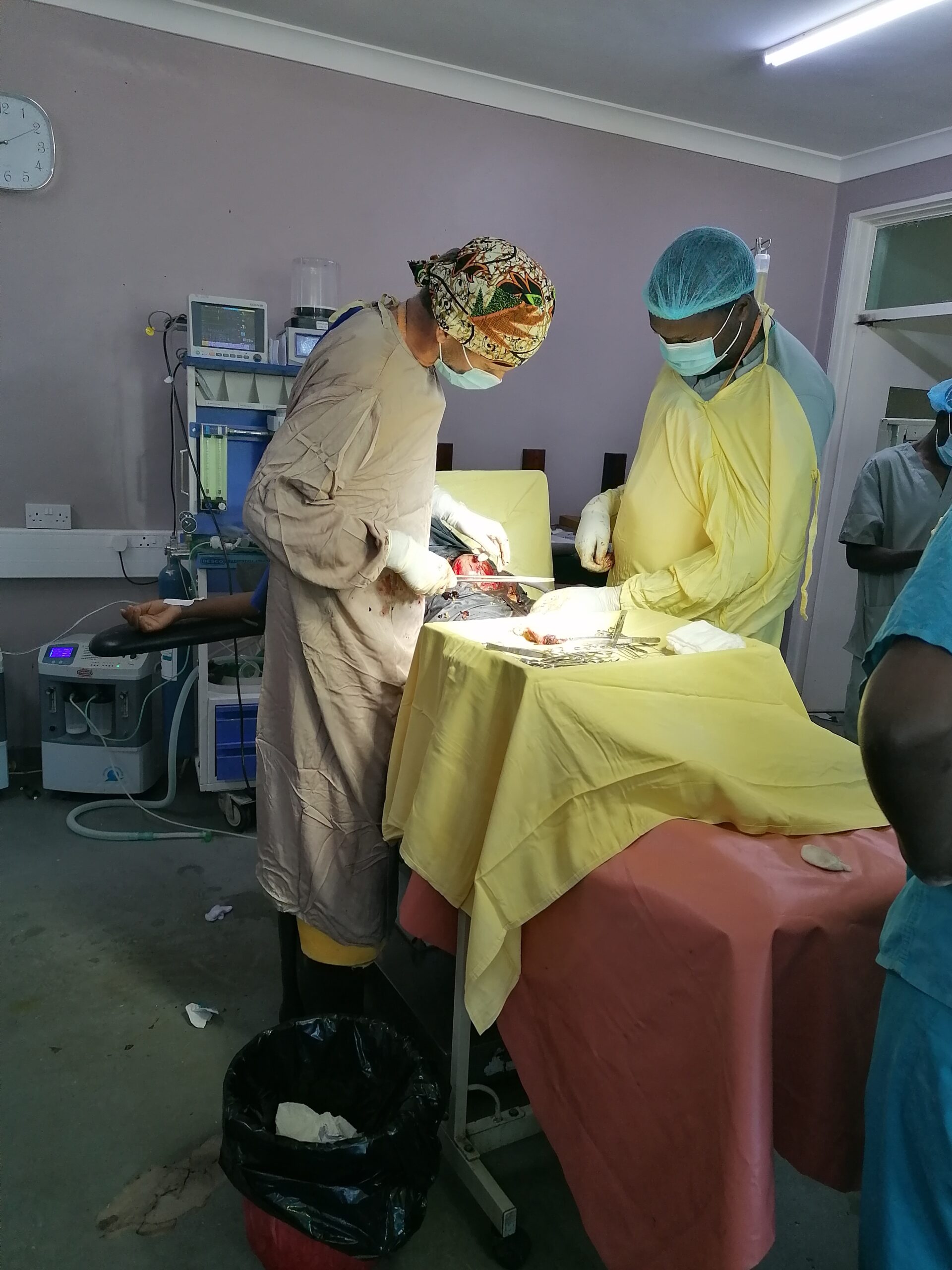
De coassistenten zijn ook weer begonnen in het ziekenhuis en dat lijken er elk jaar meer te worden dus we hebben genoeg te doen qua superviseren en lesgeven. Leuk om een bijdrage te kunnen leveren aan de ontwikkeling van jonge artsen. Bente begeleidt ze dagelijks op de kinderafdeling en ondervoedingsafdeling en Lennart is betrokken bij de interne geneeskunde patiënten en de chronische patiënten-poliklinieken.
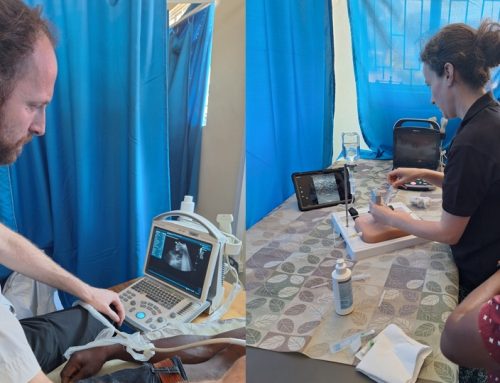
Lennart is de laatste tijd intensief bezig om de radiologie afdeling te ondersteunen met het verrichten van echografie-onderzoek. Als makkelijke manier om echo’s te kunnen delen en feedback te kunnen geven hebben we een appgroep opgericht. Dit werkt ook erg goed om onderwijs te geven en geeft de radiologie medewerkers een echte boost. Daarnaast hebben we in het ziekenhuis via de Family Medicine afdeling ook een steeds groter aantal bedside echo’s om diagnostiek te doen op de afdelingen zelf. Dit helpt de radiologie afdeling enorm door de werklast te verminderen en hierdoor kan er ook op de afdeling snel gehandeld worden, zijn diagnoses sneller gesteld en krijgen patiënten vaker de zorg die ze nodig hebben. Binnenkort worden de klinische staf, artsen en arts-assistenten ook verder getraind in deze techniek zodat dit nog veel meer gebruikt kan worden.
Voor de arts-assistenten Family Medicine geven we nu al enkele maanden een “research skills teaching”. Lennart en Dorothee verzorgen dit onderwijs om de onderzoekvaardigheden van onze artsen te verbeteren. Onderzoek doen is deel van de opleiding Family Medicine, maar hier wordt weinig aandacht aan besteed en deze trainingen helpen om de basis van onderzoek-doen onder de knie te krijgen. Arts-assistenten krijgen de mogelijkheid om hun eigen onderzoek te presenteren en elkaar feedback te geven en elke sessie wordt er een ander onderwerp in detail behandeld. Dat er onderzoek gedaan wordt in de setting waarin wij werken is erg belangrijk omdat dit helpt om de kwaliteit van zorg te verbeteren.”
Arne
“Twaalf Maart 2023: net als de cholera uitbraak over zijn hoogtepunt heen is raast storm Freddy over Malawi. Wij werken in Mangochi, een goede 200 km van Blantyre en Mulanje waar de cycloon de meeste schade aanrichtte maar ook hier zien we zeker de gevolgen. Gelukkig bleef het ziekenhuis ongedeerd, maar veel huizen in het district zijn ingestort door de vele regen. Bruggen zijn verwoest waardoor voor veel mensen medische zorg niet meer toegankelijk is. Helaas is dit niet de eerste cycloon die Malawi raakte; vorig jaar was het Ana, twee jaar geleden Idai. Dit is rechtstreeks te wijten aan de opwarming van de Indische oceaan.

Onze taak als Nederlandse artsen internationale gezondheidszorg en tropen geneeskunde (AIGT) is om dit te onderkennen en de toekomstige Malawische artsen hierop voor te bereiden. We zijn vanuit Mangochi verantwoordelijk voor de Family Medicine specialisatie van de medische universiteit in Malawi. We trainen artsen als specialisten specifiek om buiten de grote steden te werken, op de plekken waar nauwelijks artsen te vinden zijn.
Binnen de universiteit initiëren we de integratie van onderwijs over klimaatverandering binnen de basisartsenopleiding. Ook de Malawische specialisten Family Medicine i.o. betrekken we in de rampen aanpak. Zo konden we hen deel laten uitmaken van het organiseren van outreaches naar de kampen die zijn opgezet voor de mensen die hun huis verloren hebben. Maar wat cruciaal is, is om de dialoog te starten over wat artsen kunnen doen vanuit hun positie in de samenleving, om effecten van klimaatverandering tegen te gaan. Bijvoorbeeld via het steunen of initiëren van herbebossingsprojecten, het ontwikkelen van rampenplannen en voorlichting aan de bevolking over te treffen voorbereidingen. We brengen deze discussie steeds weer op gang tijdens het lesgeven.
Tijdens rampen zoals Freddy verdwijnt helaas veel medisch personeel uit overheidsziekenhuizen naar hun dorp van herkomst om daar mee te helpen alles weer op te bouwen. Ook de verloskamers in het ziekenhuis waar ik werk, waar iedere dag 30 baby’s geboren worden, komen daarmee in de knel. De supervisie van de verloskamers en de operatiekamer kwam daarmee grotendeels op ons neer: Dr. David, een lokale specialist in opleiding die ik superviseer en dr. Emma, een Nederlandse AIGT i.o. Samen hebben we gezorgd dat de patiënten die het ziekenhuis wel konden bereiken de verloskundige zorg kregen die ze nodig hadden en konden zo onnodige sterfte en morbiditeit voorkomen.”

Dorothee
Palliatieve zorg als onderdeel van eerstelijns gezondheidzorg
“Hoewel de laatste maanden in het teken stonden van de cycloon en cholera moet ook het gewone werk doorgaan. Ik heb mij de laatste maanden onder andere beziggehouden met de palliatieve zorg in Malawi. Palliatieve zorg is niet alleen zorg op het einde van het leven, maar de zorg voor alle chronische ernstige zieken, zoals voor mensen met een hartinfarct door onbehandelde hoge bloeddruk. Hoewel palliatieve zorg voor iedereen die dat nodig heeft toegankelijk zou moeten zijn, is dat helaas niet de realiteit voor de meeste mensen in Sub-Sahara Afrika. Daar wordt palliatieve zorg vaak verzorgd door aparte stichtingen, buiten de gewone gezondheidszorg om in slechts enkele gebieden.
Malawi is wat dat betreft een voorloper in Sub-Sahara Afrika. In elke provincie is er een overheidsziekenhuis dat palliatieve zorg aanbiedt. Omdat veel palliatieve patiënten minder mobiel zijn, is dit helaas toch niet voldoende om basale palliatieve zorg voor iedereen toegankelijk te maken. Bovendien bestaat de zorg voornamelijk uit pijnbestrijding en komen de psychische en sociale aspecten van de zorg helaas te weinig aan bod. In Malawi hebben we, in studieverband, een project gestart om zowel de kwaliteit als kwantiteit van de zorg te verbeteren.
In maart hebben we onze resultaten kunnen delen met onderzoekers die onderzoek doen naar palliatieve zorg in Sub-Sahara Afrika tijdens een bijeenkomst in Zimbabwe. Daar konden we verder discussiëren welke stappen er nodig zijn om palliatieve zorg te integreren in eerstelijns overheid-gereguleerde zorg in Sub-Sahara Afrika.
Met teams uit Zuid-Afrika, Zimbabwe, Malawi, Ghana, Uganda en Engeland hebben we een document opgesteld dat als basis zal dienen voor een praktische richtlijn van de WHO om deze zorg toegankelijk te maken voor iedereen die dat nodig heeft. Zo werken we vanuit de Family Medicine Faculteit in Malawi om in de hele regio betere palliatieve zorg te krijgen.”